الحقن المجهري – حقن الحيوان المنوي في البويضة الناضجة تحت المجهر
في حالات تعذر الحمل الطبيعي، تُُوجد عدة خيارات علاجية يُمكن إتباعها بناءً على سبب العقم وتقييم الطبيب المختص. قد تُوفِّر الأدوية، الجراحة أو التلقيح الإصطناعي داخل الرحم (IUI) فُرَصًا جيدة للحمل. إذا لم تنجح هذه الخيارات أو كانت غير مناسبة، قد يكون الحقن المجهري (ICSI) هو الخيار التالي لتجربته. في هذه الطريقة، يتم تخصيب البويضة بحقن حيوان منوي واحد مباشرةً داخلها، ثم نقل الجنين إلى الرحم. الحقن المجهري هو تقنية متطورة في مجال الإخصاب المساعد، ويزيد من فرص الحمل خاصة في الحالات الصعبة.
إتصل بالدكتور إسكندر بن علية عبر الهاتف، واتساب أو فايبر
المُصطلحات المتعلقة بالحقن المجهري
في ما يلي، أهم المصطلحات الطبية التي تتعلق بعمليات الحقن المجهري أو ما يُعرف كذلك بالتلقيح المجهري:
- الأمشاج: الخلايا التناسلية البشرية، الحيوان المنوي عند الرجل والبويضة عند المرأة.
- الأجنة: البويضات المُلَقَّحَة بواسطة الحيوانات المنوية.
- العقم: تأخر حدوث الحمل لأكثر من 12 شهر في ظل علاقة زوجية قائمة.
- الإخصاب: إتحاد الحيوان المنوي مع البويضة بعد إختراق جدارها، مِمَّا يُؤَدِّي إلى البويضة المُخَصَّبَة.
- الحمل: حدوث الإخصاب وتعشش الجنين ونموه داخل رحم الأم.
- تحليل السائل المنوي (Spermogram): هو إختبار طبي يُستخدم لتقييم جودة السائل المنوي والحيوانات المنوية لدى الرجل. يساعد هذا التحليل الطبيب في تشخيص أسباب العقم وتحديد العلاج المناسب أو اللجوء إلى تقنيات المساعدة على الإنجاب (مثل التلقيح داخل الرحم أو الحقن المجهري).
- إنعدام الحيوانات المنوية في السائل المنوي (Azoospermia): هو حالة لا توجد فيها حيوانات منوية في السائل المنوي، وقد تؤثر على قدرة الرجل على الإنجاب. لمعالجة هذه الحالة، قد يلجأ الأطباء إلى تقنيات متقدمة لتحديد وإستخراج الحيوانات المنوية من الخصية أو البربخ.
- تحفيز المبيض: إعطاء الزوجة مجموعة من الأدوية التنشيطية المُحَفِّزَة للهرمونات لإستحثاث الإباضة المتعددة في المبيض.
- نقل الأجنة: إجراء طبي يُستخدم في عملية الحقن المجهري، حيث يتم نقل بويضة مُخَصَّبَة أو أكثر إلى الرحم بهدف الحمل، وذلك بعد التأكد من وقوع الإنقسام الخلوي بشكل سليم، ومن جاهزية بطانة الرحم لإستقبال الأجنة.
- إنضاج البويضات في المختبر: يتم سحب البويضات غير الناضجة من المبيض وإنضاجها في المختبر. بعد ذلك، تُلقَّحُ البويضات الناضجة ثُمَّ تُزرَعُ في الرحم.
- نافذة الزرع (Implantation Window): هي فترة زمنية محددة تكون خلالها بطانة الرحم في حالة مثالية لإستقبال الجنين وإنغراسه. تُعتبر هذه النافذة جزءًا أساسيًّا من عملية الحمل، حيث يتطلب الإنغراس الناجح تزامنًا دقيقًا بين جاهزية الجنين وبطانة الرحم. في الدورة الشهرية الطبيعية (Natural Cycle) تفتح نافذة الزرع عادةً بعد الإباضة بحوالي 6-10 أيام، وتستمر لمدة 24–48 ساعة فقط. في الدورة المصنعة (Artificial Cycle) تفتح نافذة الزرع عادةً بعد 5–6 أيام من بدء تناول البروجسترون التعويضي الخارجي، وتستمر لنفس الفترة (24–48 ساعة).
- فحص بطانة الرحم الجزيئي (ERA Test): أو ما يُعرف بإختبار تقبل بطانة الرحم (Endometrial Receptivity Array)، هو إختبار تشخيصي مُتقدم يُستخدم لتحديد نافذة الزرع الشخصية لكل إمرأة بدقة. يعتمد فحص ERA على أخذ خزعة صغيرة من بطانة الرحم في دورة تحضيرية، ثم يتم تحليل التعبير الجيني في هذه الخزعة لتحديد ما إذا كانت بطانة الرحم “متقبلة” (Receptive) أو “غير متقبلة” (Non-receptive) في وقت أخذ الخزعة. يُعتبر فحص ERA أداةً تشخيصية مهمة في حالات فشل الزرع المتكرر عند الخضوع لعمليات الحقن المجهري.
- التفقيس بمساعدة الليزر (Laser-Assisted Hatching – LAH): في بعض الحالات، يكون الغلاف الخارجي المحيط بالجنين (Zona Pellucida) سميكًا أو صلبًا، مِمَّا يُعيق خروج الجنين وإنغراسه. هنا تأتي تقنية التفقيس المُساعَد لتسهيل هذه العملية. بإستخدام تقنية LAH، يتم توجيه شعاع ليزر تحت المجهر لعمل فتحة صغيرة (قطرها 10–20 ميكرومتر) في الغلاف الخارجي للجنين أو ترقيق جزء منه، مِمَّا يساعد الجنين على الخروج من هذا الغلاف والإنغراس في بطانة الرحم.
- لاصق الأجنة (Embryo Glue): محلول كيميائي يُستخدم في مرحلة نقل الأجنة إلى الرحم لزيادة فرص إنغراسها في بطانة الرحم. يتكوّن هذا اللصق بشكل رئيسي من حمض الهيالورونيك (Hyaluronan).
- تجميد البويضات: تُستخدم هذه التقنية للحفاظ على القدرة الإنجابية لدى المرأة حتى بعد سن إنقطاع الطمث. تُحفظ البويضات غير المُخَصَّبَة في سائل النيتروجين لسنوات عديدة حتى الحاجة إليها (إقرأ أيضًا: تجميد البويضات – موقع واب الدكتور إسكندر بن علية).
- تجميد الأجنة: حفظ الأجنة من خلال إيقاف جميع النشاطات البيولوجية في الخلايا عن طريق تجميدها في ظروف مثالية لإستخدامها مستقبلاً في عمليات النقل وتحقيق الحمل.
- خزعة الجنين: يُمكن إجراؤها في اليوم الثالث أو الخامس بعد الإخصاب. يتم فيها أخذ عينة من خلايا الجنين دُون المساسِ بنمُوِّه الطبيعي.
- التشخيص الجيني: بعد الخزعة، يتم إرسال عينات الخلايا الجنينية إلى مختبر الوراثة لإختبارها. يُساعد التشخيص الجيني الأزواج على الحمل بجنين سليم خالٍ من الأمراض الوراثية.
- الأمبريوسكوب: تقنية أروبية حديثة، يُمكن إستخدامها إختياريا كجزء من عمليات طفل الأنبوب والحقن المجهري، يسمح الأمبريوسكوب بإنتقاء أفضل الأجنة قبل نقلها إلى رحم الزوجة.
الفرق بين طفل الأنبوب والحقن المجهري
في عام 1978، وُلِدَت لويس براون، أَوَّل طفلة أنبوب (IVF) بالعالم، أحدثت ولادتها ثورة في مجال طب الإنجاب. في العام 1992، سُجّلت في بلجيكا أولى حالات الحمل التي حدثت من خلال الحقن المجهري. في كلتا العمليتين، يقوم الطبيب بتحديد منشطات التبويض المناسبة للزوجة بهدف الحصول على عدد مقبول من البويضات الناضجة.
تعتمد عملية طفل الأنابيب على توفير ظروف مُحاكِية للظروف الطبيعية داخل جسم المرأة. في طبق بتري، يتم خلط البُوَيضات مع الحيوانات المنوية لمُحاولة تكوين أجنة بشكل تلقائي وشبه طبيعي (الحيوان المنوي يخترق البويضة بنفسه). مع التقدم العلمي ظهرت عملية الحقن المجهري بنفس خطوات طفل الأنبوب لكنها أكثر دِقَّة وفعالِيَّة حيث وفق آليات طبية مُحَدَّدَة، يُجرَى حقن كل بويضة بحيوان منوي واحد تحت المجهر. في العديد من حالات العقم، يُعتَبَرُ الحقن المجهري الطريقة المثالية للعلاج لِأنَّهُ يزيد من مُعَدَّلات ونسب نجاح حدوث الحمل حتى مع إستخدام عدد قليل جداً من الحيوانات المنوية.
أيهما الأنسب لعلاج العقم، طفل الأنبوب أم الحقن المجهري؟
لا يُمكن القول أنَّ أحد الطريقتين أفضل من الأخرى وإنَّما لكلٍ منهما موضع إستخدام محدّد حيث يُعدُّ طفل الأنبوب مناسبًا لمجموعة واسعة من مشكلات الخصوبة بينما في حالات وجود عيوب ومشاكل في الحيوانات المنوية أو في حالات إنعدام الحيوانات المنوية بالسائل المنوي، يكون الحقن المجهري الخيار الأنسب للعلاج.
تستند نسبة نجاح الحقن المجهري بشكل أساسي إلى عُمر الزوجة كما تُؤَثِّرُ عوامل أخرى على نجاح العملية، مثل: عدد البويضات الناضجة التي تشملها الدورة، جودة الحيوانات المنوية، كفاءة الأطباء ومدى تَوَفُّر التقنيات والأجهزة الحديثة في مركز العلاج. بشكل عام، تترواح نسبة نجاح الحمل بين 25 و50% بعد دورة واحدة من الحقن المجهري ويُمكن أن تتجاوز 60% بعد 4 دورات مكتملة.

ملاحظات مهمة:
- النجاح في الإخصاب لا يعني بالضرورة نجاح الحمل، فنجاح الحمل يعتمد على عوامل مثل إنغراس الجنين في الرحم وسلامة بطانة الرحم.
- تُشير نسبة نجاح الحمل إلى النسبة المئوية للنساء اللاتي يحملن حملاً سريريًّا (أي يُمكن رؤية كيس الحمل في الموجات فوق الصوتية) بعد إجراء عملية الحقن المجهري. تختلف هذه النسبة بناءً على عوامل سبق ذِكرُها.
دواعي اللجوء للحقن تحت المجهر
تتعدَّدُ أسباب اللجوء إلى الحقن المجهري فهناك أسباب تعود للزوجة وأخرى تعود للزوج ومن هذه الأسباب:
- إنخفاض عدد الحيوانات المنوية (عندما يكون عدد الحيوانات المنوية غير كافٍ لحدوث الإخصاب الطبيعي).
- ضعف حركة الحيوانات المنوية (عندما تكون حركة الحيوانات المنوية غير كافية للوصول إلى البويضة).
- وجود نسبة كبيرة من الحيوانات المنوية ذات الشكل غير الطبيعي (تشوهات مورفولوجية في الحيوانات المنوية).
- إنعدام وجود الحيوانات المنوية في السائل المنوي، بشرط أن يكون من المُمكن إستخراج الحيوانات المنوية مباشرةً من الخصية أو البربخ.
- إنسداد القنوات الناقلة للحيوانات المنوية سواء بسبب عوامل خلقية أو مكتسبة مثل الجراحات أو الإلتهابات.
- وجود مستويات عالية من الأجسام المضادة للحيوانات المنوية التي تؤثر على القدرة الوظيفية للحيوانات المنوية. قد تظهر الأجسام المضادة عند الرجال (في السائل المنوي أو الدم) أو النساء (في الإفرازات المهبلية أو عنق الرحم).
- التجميد المسبق للبويضات أو الحيوانات المنوية.
- فشل أكثر من 3 محاولات لعملية التلقيح الإصطناعي داخل الرحم (ما يعني عدم جدوى تكرارها في ظل وجود حلول علاجية أخرى كالحقن المجهري).
- وجود مشاكل في عنق الرحم مِمَّا يُؤَثِّرُ على قدرة الحيوانات المنوية على تَخَطِّي عنق الرحم والصعود إلى الرحم.
- إصابة الزوجة بمتلازمة تكيس المبايض.
- مرض بطانة الرحم المهاجرة.
- إنسداد أو تلف قناتي فالوب: إنسداد القنوات نتيجة إلتهاب الحوض أو عدوى / تضرر قناتي فالوب بسبب جراحة سابقة أو حمل خارج الرحم.
- إنخفاض مخزون المبيض بسبب التقدم في العمر أو فشل المبيض المبكر.
- الحاجة إلى إستخدام تقنية التشخيص الوراثي قبل الزرع (PGD) لفحص الأجنة بدقة عالية والكشف عن أي إضطرابات وراثية أو كروموسومية قبل نقلها إلى الرحم. يُستخدم أيضًا لتحديد وإختيار جنس الجنين لأغراض طبية.
- حالات العقم غير المُبرَّر: عندما لا يُمكن تحديد سبب واضح للعقم بعد إجراء جميع الفحوصات.
الفحوصات والتحاليل الطبية قبل الحقن المجهري
تهدف الفحوصات قبل الحقن المجهري إلى تقييم الصحة الإنجابية للزوجين والكشف المبكر عن أيّ مشاكل قد تؤثر على نجاح العلاج. قد تشمل هذه الفحوصات ما يلي:
- فحص مخزون المبيض: يُستخدم لتقييم كمية البويضات المتبقية في المبيضين. يتم ذلك عبر إختبارات الدم لقياس مستويات الهرمونات مثل هرمون مضاد مولر (AMH)، والهرمون المنبه للجريب (FSH)، والإستراديول، أو من خلال التصوير بالموجات فوق الصوتية لعدِّ الجريبات الغارية (Antral Follicle Count – AFC). يساعد هذا الفحص في تقدير إستجابة المبيض للتحفيز الهرموني، وهو عامل مهم لنجاح الحقن المجهري.
- تحليل السائل المنوي (Semen Analysis/Spermogram): تقييم جودة الحيوانات المنوية للزوج، بما في ذلك عدد الحيوانات المنوية، حركتها، وشكلها. هذا الفحص ضروري لتحديد ما إذا كانت هناك حاجة إلى تقنيات إضافية لتحسين التخصيب.
- فحص الأمراض المعدية: يشمل هذا الفحص إختبارات للكشف عن الأمراض المعدية مثل: فيروس نقص المناعة البشرية (HIV)، إلتهاب الكبد B وC، الزهري (Syphilis)، الحصبة الألمانية وغيرها. يساعد هذا الفحص في تقليل خطر إنتقال العدوى إلى الشريك أو الجنين أو الفريق الطبي.
- تجربة نقل الأجنة (Mock Embryo Transfer): تُجرى هذه التجربة لمحاكاة عملية نقل الجنين الفعلية قبل إجرائها. تساعد في قياس عمق تجويف الرحم وتحديد أفضل مسار لوضع الجنين أثناء العملية الحقيقية، مِمَّا يساهم في تحسين فرص تثبيت الجنين.
- التصوير بالموجات فوق الصوتية عبر المهبل (TVS): يُستخدم لتقييم شكل تجويف الرحم وسمك بطانة الرحم، وتحديد وجود أي خراجات أو أكياس غير طبيعية في المبيضين قد تؤثر على التبويض أو إستجابة المبيض للتنشيط. يُمكن لـ (TVS) الكشف عن الأورام الليفية (خاصة الأورام الموجودة داخل تجويف الرحم أو القريبة منه، والتي يُمكن أن تشوه تجويف الرحم وتعيق إنغراس الجنين)، سلائل بطانة الرحم (Polyps، وهي زوائد لحمية في بطانة الرحم يُمكن أن تعيق إنغراس الجنين)، تشوهات الرحم الخلقية (مثل الرحم ذو القرنين أو الرحم الحاجزي، والتي قد تزيد من خطر الإجهاض أو الولادة المبكرة)، وتضخم بطانة الرحم (زيادة سمك بطانة الرحم بشكل غير طبيعي). على الرغم من أنَّ (TVS) ليس الفحص الأمثل للكشف عن إلتصاقات داخل الرحم (Intrauterine Adhesions)، إلَّا أنَّه قد يُشير إلى وجودها في بعض الحالات.
- تصوير الرحم بالصبغة (HSG): يُجرى لتحديد سلامة تجويف الرحم وقنوات فالوب. يساعد هذا الفحص في تقييم الشكل العام لتجويف الرحم والكشف عن تشوهات تشريحية أو عيوب الرحم الخلقية مثل، الأورام الليفية الرحمية والسلائل البطانية (ُيُمكن أن يشير HSG إلى وجودها كعيوب في ملء تجويف الرحم بالصبغة، ولكن يكون TVS عادةً أفضل في تصويرها وتفصيلها)، الرحم ذو القرنين أو الرحم المقوس أو الرحم الحاجزي. يُمكن أن يُظهر (HSG) الإلتصاقات كعيوب في ملء تجويف الرحم بالصبغة. توفر الموجات فوق الصوتية المهبلية تقييمًا تفصيليًا ودقيقًا للأعضاء التناسلية الداخلية، بينما يركز تصوير الرحم بالصبغة على تقييم سلامة القنوات الرحمية وتجويف الرحم. يوفر الجمع بين (TVS) و (HSG) تقييمًا شاملاً للرحم والمبيضين وقناتي فالوب، وهي الأعضاء الرئيسية التي تؤثر على الخصوبة ونجاح الحقن المجهري.
- فحص الرحم بمنظار الرحم (Hysteroscopy): بناءً على نتائج الفحوصات التصويرية السابقة (TVS) و(HSG)، قد يُوصي الطبيب بإجراءات إضافية مثل منظار الرحم لتأكيد التشخيص وعلاج بعض التشوهات الرحمية قبل البدء في دورة الحقن المجهري. يوفر منظار الرحم رؤية مباشرة ومكبَّرَة لبطانة الرحم، مِمَّا يسمح للطبيب بتقييم مظهرها والكشف عن أيّ علامات غير طبيعية أو مشبوهة قد تشير إلى وجود مشكلات في الرحم، خاصةً تلك التي تؤثر على بطانته. عند الإشتباه بوجود مشكلات رحمية، يُمكن أخذ خزعة (Biopsy) من بطانة الرحم ووإرسالها إلى المختبر لتحليلها نسيجيًّا تحت المجهر (Histopathology). منظار الرحم والخزعة يوفران تشخيصًا دقيقًا لمجموعة متنوعة من الحالات، بما في ذلك الإلتهابات المزمنة (Chronic Endometritis)، تضخم بطانة الرحم (Endometrial Hyperplasia)، خلل التنسج (Dysplasia)، والأورام (الحميدة أو الخبيثة). حسب نتائج التحليل النسيجي، يتم توجيه العلاج المناسب لتحسين صحة الرحم وزيادة فرص نجاح الحقن المجهري.
خطوات الحقن المجهري / التلقيح المجهري
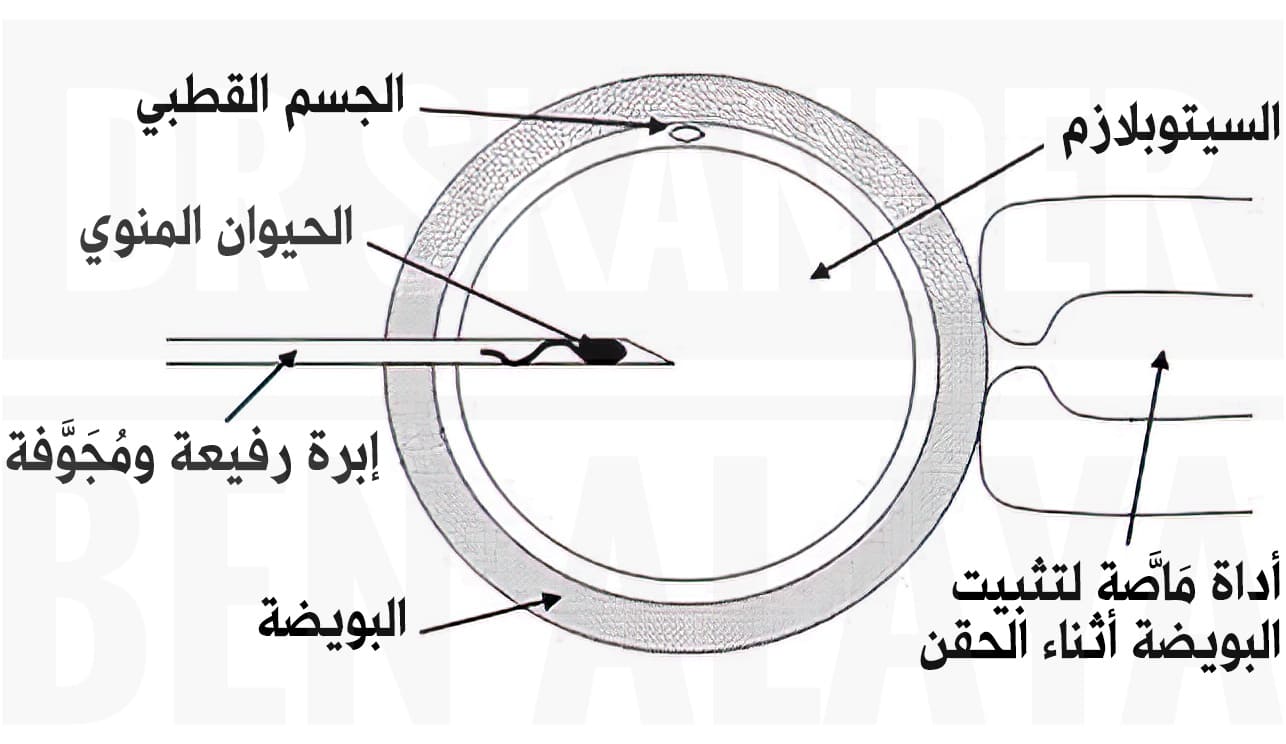
عملية الحقن المجهري هي تقنية متقدمة تُستخدم بشكل خاص لعلاج مشاكل العقم الذكوري، وتعتمد على حقن حيوان منوي واحد مباشرة في سيتوبلازم البويضة الناضجة بإستخدام إبرة رفيعة ومُجَوَّفة، مِمَّا يزيد فرص الإخصاب عندما تكون الحيوانات المنوية ضعيفة أو غير قادرة على إختراق البويضة طبيعيًّا.
تَتَطلَّبُ عملية الحقن المجهري إعطاء الزوجة هرمونات (مثل FSH وLH) عن طريق الحقن لتحفيز نمو الحويصلات (الجريبات) في المبيض. يؤدي نمو الحويصلات إلى إفراز الإستروجين طبيعيًّا من المبيض، والذي يحفز بدوره زيادة سماكة بطانة الرحم. تُجرى فحوصات دم وموجات فوق صوتية لمراقبة نمو الحويصلات وضبط جرعات الأدوية. عندما تصل الحويصلات إلى حجم 18-22 ملم، تُستخدم الحقنة الهرمونية التفجيرية (hCG أو دواء آخر) لتحفيز النضج النهائي للبويضات، مِمَّا يزيد من سماكة البطانة الرحمية أيضًا.
بعد 34-36 ساعة من الحقنة، تُسحب البويضات بإبرة رفيعة عبر المهبل بتوجيه الموجات فوق الصوتية ثم تُنقل إلى المختبر لفحصها وتحديد جودتها. يبدأ إعطاء البروجستيرون عادةً في يوم سحب البويضات أو خلال 24-48 ساعة بعده، هذا لأنَّ تحفيز المبيضين قد يُضعف وظيفة الجسم الأصفر، وهو المسؤول عن إفراز البروجستيرون الطبيعي الضروري لتحويل بطانة الرحم إلى مرحلة “النافذة الزرعية” (Window of Implantation)، حيث تصبح أكثر سماكةً وغنىً بالأوعية الدموية، مِمَّا يوفر البيئة المثلى لإلتصاق الجنين وإنغراسه. إذا لم تصل البطانة للسماكة المطلوبة، قد يُؤجَّل نقل الجنين أو تُعدَّل الجرعات. تعتمد بروتوكولات التهيئة الهرمونية على نوع الدورة (طازجة أو مجمدة)، عمر الزوجة وحالتها الصحية.
تُجمع عينة السائل المنوي من الزوج عن طريق الإستمناء في نفس يوم سحب البُويضات. في بعض الحالات التي يكون فيها الزوج يُعاني من إنعدام الحيوانات المنوية في السائل المنوي (Azoospermia)، يُمكن اللجوء إلى تقنيات متقدمة لإستخراج الحيوانات المنوية من الخصية أو البربخ وإستخدامها في عمليات التلقيح. تُنقى البويضات من الخلايا المحيطة (الخلايا الكمولية) بإستخدام إنزيمات خاصة، ثم تُفحص تحت المجهر لتحديد الناضجة منها (تلك التي تحتوي على جسم قطبي). تُعالَجُ العينة المنوية في المختبر لفصل الحيوانات المنوية ذات الجودة العالية. تُثبَّتُ البُويضة بواسطة ماصة شفط ويُحقن الحيوان المنوي مباشرة في سيتوبلازم البويضة.
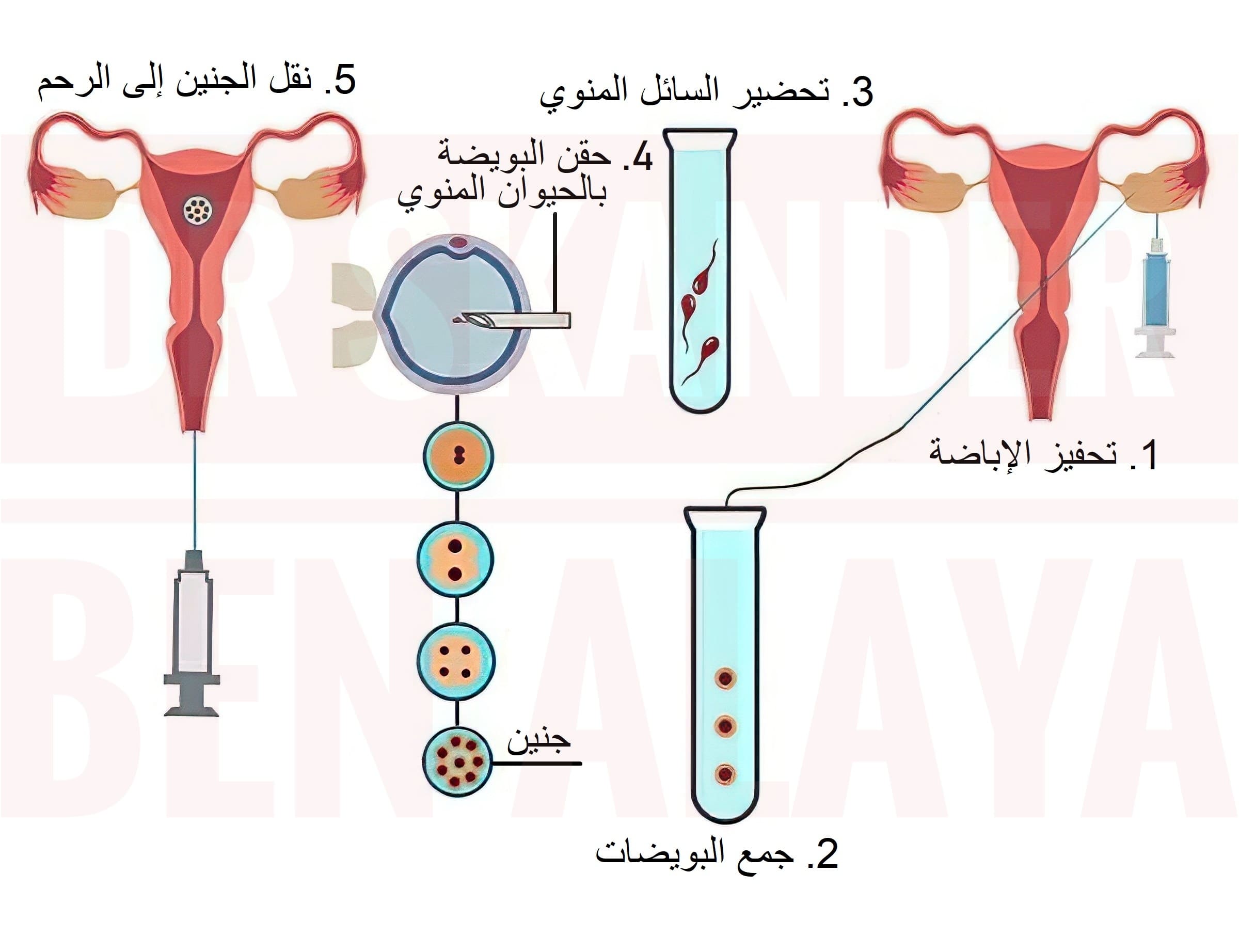
تُوضع البُويضات المحقونة في حاضنة خاصة، وتُراقَُب الأجنة لمدة 3-5 أيام لتقييم إنقسام الخلايا وإختيار الأجنة الأكثر جودةً. في بعض الحالات، تُفحص الأجنة جينيًّا لإكتشاف التشوهات الوراثية قبل النقل. تُفرَزُ الأجنة السليمة ويُنقل جنين أو أكثر إلى داخل رحم الزوجة. يجب أن يتزامن النقل مع فتح “النافذة الزرعية”، والتي تستمر 24–48 ساعة فقط. إذا نُقِلَ الجنين قبل أو بعد هذه النافذة، فإن فرص إنغراسه تقل بشكل كبير. قد يُوصِي الطبيب بتجميد الأجنة السليمة الفائضة قصد إستخدامها في وقت لاحق. في بعض الحالات وخاصة لدى النساء الأكبر سنًّا أو عند إستخدام أجنة مجمدة يكون الغلاف الخارجي المحيط بالجنين أكثر سماكة أو صلابة، مِمَّا يصعب عملية الفقس الطبيعي. هنا يأتي دور التفقيس بمساعدة الليزر (LAH)، ويُجرَى عادةً قبل نقل الجنين إلى الرحم (اليوم الثالث أو الخامس بعد الإخصاب).
تهدف إختبارات الحمل إلى الكشف عن هرمون موجهة الغدد التناسلية المشيمائية البشرية (hCG)، الذي تبدأ خلايا الأرومة الغاذية (التي تتطور لاحقًا إلى المشيمة) في إفرازه بمجرد إنغراس الجنين في بطانة الرحم (Implantation). في بعض بروتوكولات الحقن المجهري، تحتوي الحقنة التفجيرية على هرمون (hCG) إصطناعي يُحقَنُ لتحفيز نضوج البويضات قبل سحبها. يبقى هذا الهرمون في الدم والبول لمدة 10-14 يومًا بعد الحقن. يكتشف إختبار الحمل المنزلي هرمون (hCG) في البول، وإذا أُجريَ مبكِّرًا، قد يلتقط بقايا الهرمون المحقون، مِمَّا يؤدي إلى نتيجة إيجابية كاذبة. يُحدِّدُ إختبار فحص الدم (beta hCG) الكمية الدقيقة للهرمون في الدم، ويُفضَّلُ الإعتماد عليه بعد 14 يومًا من نقل الجنين للتمييز بين الهرمون المُصنَّع وهرمون الحمل الطبيعي. بعد الحصول على نتيجة إيجابية لفحص الدم، يُنصحُ بالإنتظار حوالي 2-3 أسابيع لإجراء أول فحص بالموجات فوق الصوتية لتأكيد وجود كيس الحمل ونبض الجنين.
الإختيار المتقدم للحيوانات المنوية إستعدادًا للحقن المجهري
يُؤَثِّرُ التلوث البيئي ونمط الحياة الخاطئ عند بعض الرجال سلبًا على القدرة العامَّة الانجابية للسائل المنوي والحيوان المنوي، كما أنّ العلاجات الاٍشعاعية أو الكيميائية والعديد من الأمراض قد تُعرّض اٍنتاج المني للضرر مِمَّا يُؤدِّي إلى إرتفاع نسبة تَكَسُّر الحمض النووي بالحيوانات المنوية وإنخفاض نسبة الحيوانات المنوية الحيَّة والنشطة في السائل المنوي. سابقًا، تُعرف تقنية الحقن المجهري بحقن حيوان منوي واحد داخل البويضة في المختبر ويتم إختيار الحيوان المنوي بناءً على الشكل والحركة فقط. في الوقت الحاضر وبفضل التطور العلمي والتكنولوجي المستمر في مجال طب الإنجاب، ظهرت تقنيات الإختيار المتقدم للحيوانات المنوية والتي يتم بموجبها إختيار الحيوان المنوي السليم، الناضج والأكثر قدرة على الإخصاب، مِمَّا يُساعد وبشكل ملحوظ في تحسين مُعدَّلات نجاح الحمل وتخفيض إحتمالات حدوث الإجهاضات المبكّرة.
الفصل المغناطيسي للخلايا النشطة
عندما تَتَعرَّضُ المادة الوراثية في الخلية للتلف فإنَّ الأخيرة تُصبح مهيّأةً لعملية التدمير الذاتي أو ما يُعرف بموت الخلايا المبرمج. بناءً على ذلك، تعتمد تقنية الفصل المغناطيسي للخلايا النشطة (MACS) على إستخدام المجالات المغناطيسية المجهرية لجذب الحيوانات المنوية المَيِّتَة أو المُشَوَّهَة والتي من غير المُرجَّح أن تبقى على قيد الحياة إلى مرحلة إخصاب البويضة.
يتم وضع خليط من الكريات المغناطيسية المجهرية والحيوانات المنوية في عمود الفصل المغناطيسي، ترتبط الحيوانات المنوية الميتة والضعيفة بالكريات المغناطيسية بينما تَمُرُّ الحيوانات المنوية السليمة من العمود فيتم عَزلُهَا وإستخدامها لتلقيح البويضات.
يُمكن إستخدام هذه التقنية إختياريًّا كجزء من جميع وسائل المساعدة الطبية على الإنجاب (عمليات التلقيح الإصطناعي داخل الرحم، طفل الأنبوب والحقن المجهري). لا يستغرق فصل الحيوانات المنوية بتقنية الفصل المغناطيسي للخلايا النشطة سوى بضعة دقائق، أثبتت عدة دراسات أنّ هذه التقنية يُمكن أن تُساعد في تحسين فرص الحمل بنسبة تصل إلى 10 بالمئة.
الحقن المجهري الفسيولوجي
في الإخصاب الطبيعي، لاحظ خبراء الخصوبة أنّ الحيوانات المنوية الصحية وذات الحمض النووي السليم تنجذب دون غيرها إلى البويضة بعامل جذب حمض الهيالورونيك الموجود على جدارها. بناءً على ذلك، تختبر تقنية الحقن المجهري الفسيولوجي (PICSI) مقدرة الحيوان المنوي على الإلتصاق بحمض الهيالورونيك.
يتم وضع حمض الهيالورونيك في طبق خاص مع الحيوانات المنوية، تلتصق الحيوانات المنوية الناضجة والقادرة على الإخصاب بحمض الهيالورونيك في حين تبقى الحيوانات المنوية غير الناضجة تسبح دون أي إرتباط، يتم عزل الحيوانات المنوية الجيدة لإستخدامها في تلقيح البويضات.
الحقن المجهري بواسطة الحيوانات المنوية المختارة مورفولوجيا
في العام 2001، ظهرت تقنية الحقن المجهري بواسطة الحيوانات المنوية المختارة مورفولوجيا (IMSI)، وهي في الحقيقة نتاج التقدم والتطور لفكرة الحقن المجهري التقليدية (ICSI). يَعتمدُ الحقن المجهري للحيوانات المنوية المنتقاة مورفولوجيًا داخل سيتوبلازم البويضة على إستخدام مجهر بتكبير عالٍ جدًّا (يتجاوز 6000 مرة)، مثل مجهر التباين الطوري التفاضلي (DIC) أو ما يُعرف بـ Nomarski Interference Contrast (NIC). بفضل الحقن المجهري بواسطة الحيوانات المنوية المختارة مورفولوجيا يُمكن للأطباء رُؤية التَشَكُّل المورفولوجي لرأس الحيوان المنوي، مِمَّا يُساعِدُهُم في رصد التفاصيل الدقيقة مثل الفجوات الصغيرة (حتى 0.1 ميكرون)، وبالتالي يتم إختيار الحيوان المنوي ليس إعتمادًا على الشكل أو الحركة فقط وإنَّمَا على سلامته وقدرته الوظيفية أيضًا.
ملايين الأطفال في العالم مثل لويس براون وُلِدُوا بواسطة تقنيات المساعدة الطبية على الإنجاب ويعيشون حياة طبيعية. بفضل التطور العلمي والتكنولوجي الهائل، صار من المُمْكِن الإعتماد على الحقن المجهري لعلاج العديد من حالات العقم وضُعف الخصوبة.
للمزيد من المعلومات حول الحقن المجهري، يُمكن التواصل مباشرة مع الدكتور إسكندر بن علية عبر الجوال، واتساب أو فايبر.
إقرأ أيضًا: التلقيح الإصطناعي داخل الرحم – موقع واب الدكتور إسكندر بن علية.

